Заболевания респираторного тракта у детей, ассоциированные с гастроэзофагеальным рефлюксом
В.Ф. Приворотский, Н.Е. Луппова, Т.А. Герасимова, А.В. Орлов, Ф.П. Романюк, Е.А. Антонова.
Последнее десятилетие характеризуется ростом патологии желудочно–кишечного тракта (ЖКТ) как у взрослых, так и у детей. В структуре этих заболеваний основное место по частоте и разнообразию поражения органов и систем принадлежит кислотозависимым заболеваниям, к которым принято относить гастроэзофагеальную рефлюксную болезнь (ГЭРБ), хронический гастрит, хронический гастродуоденит (ХГД), язвенную болезнь, а также хронический панкреатит.
Если частота гастрита, гастродуоденита и язвенной болезни в детской популяции остается относительно стабильной в течение последних 5–7 лет, то применительно к ГЭРБ отмечается отчетливая тенденция к нарастанию частоты этого заболевания. Именно эти тенденции и дали основание группе экспертов ВОЗ образно назвать ГЭРБ "болезнью 21 века".
Гастроэзофагеальный рефлюкс (ГЭР) является одним из наиболее частых моторных нарушений верхних отделов ЖКТ. Частота его, по данным разных авторов, колеблется в диапазоне 18–25% в популяции детей, страдающих расстройствами пищеварения [2,3,4].
Собственно ГЭР как механизм, его клинические проявления, а также возможные осложнения, заметно снижающие качество жизни больного, составляют относительно новую нозологическую форму – ГЭРБ. Среди существующих многочисленных определений этого заболевания нам представляется наиболее удачным следующее:
"ГЭРБ – это хроническое рецидивирующее заболевание, характеризующееся определенными пищеводными и внепищеводными клиническими проявлениями и разнообразными морфологическими изменениями слизистой оболочки (СО) пищевода вследствие ретроградного заброса в него желудочного или желудочно–кишечного содержимого" [3].
С теоретических позиций ГЭРБ представляет собой ту относительно редкую "модель" заболевания, в рамках которой трудно разделить этиологию и патогенез. Среди множества факторов, объясняющих возникновение и развитие ГЭРБ, основным является нарушение "запирательного" механизма кардии, который может иметь абсолютный и относительный характер.
Кроме этого, механизм развития данного заболевания подразумевает недостаточную эффективность эзофагеального очищения (клиренса), а также изменение резистентности СО пищевода. Определенную негативную роль играет и повышение кислотообразующей функции желудка, вследствие чего рефлюктат (компоненты желудочного содержимого) приобретает особые агрессивные свойства. Примерно по таким законам реализуется так называемый "кислотный" ГЭР.
В то же время у части детей определяется рефлюкс щелочных компонентов (желчь и дуоденальный сок) в пищевод, что принято называть "щелочным" ГЭР. Согласно данным литературы истинный "щелочной" ГЭР встречается очень редко, не превышая по частоте 5% в популяции детей с моторными нарушениями верхних отделов ЖКТ [3,6].
Помимо указанных факторов, в генезе ГЭРБ значимая роль принадлежит некомпенсированному приросту интрагастрального или интраабдоминального давления.
Резюмируя вышесказанное, можно сказать, что ГЭРБ является заболеванием со сложным патогенезом и превалирование одного или нескольких факторов обусловливает широкую палитру клинико–морфологических вариантов этой нозологической формы.
Клиническая картина ГЭРБ полиморфна и часто зависит от характера основной патологии ЖКТ. Вместе с тем она достаточно специфична и представлена эзофагеальными (пищеводными) и экстраэзофагеальными (внепищеводными) симптомами.
Пищеводная симптоматика включает такие жалобы, как изжогу, отрыжку, регургитацию, горечь во рту, симптом "мокрого пятна", дисфагию, одинофагию (боли за грудиной во время еды). Последние две жалобы встречаются в детском возрасте достаточно редко и свидетельствуют, как правило, о значительных моторных и/или структурных нарушениях пищевода. Следует отметить, что выраженность клинических признаков заболевания у детей не всегда коррелирует с интенсивностью рефлюксов и качеством рефлюктата.
Внепищеводная симптоматика ГЭРБ также весьма многолика. В настоящее время различают следующие экстраэзофагеальные "системные" проявления этого заболевания:
1) бронхолегочные (кашель, одышка, затруднение дыхания, приступы удушья),
2) оториноларингологические (осиплость и потеря голоса, рецидивирующие боли в горле и/или ушах),
3) кардиологические (боли в сердце, нарушения ритма),
4) стоматологические [3,4,8].
ГЭР – ассоциированные бронхолегочные нарушения не случайно стоят на первом месте в этом перечне. Они наиболее изучены, более известны практическим врачам и приобрели за последние годы определенную доказательную базу.
История изучения взаимосвязи патологии пищевода и бронхолегочного дерева берет свое начало с конца 19 века. Так, еще в 1892 году W. Osler отмечал необходимость избегать чрезмерной еды и впервые описал приступы удушья, связанные с аспирацией желудочного содержимого. В 1934 г. G. Bray указал на связь между пищеварительным трактом и бронхиальной астмой (БА). Дальнейшее изучение этой проблемы было продолжено работами Mendelson (1946) и Frieland (1966). Ими же был введен термин "рефлюкс–индуцированная БА" [1].
В последующие годы Mansfield и Stein выявили снижение проходимости дыхательных путей на фоне изжоги. Серьезные педиатрические исследования по этой теме впервые проведены в 60–70–е годы прошлого столетия, и к настоящему времени имеется достаточный фактический материал. Своеобразным отражением этого опыта явилась классификация БА под редакцией И.М. Воронцова (1996 г.), в которой отдельным пунктом выделена "астма гастроэзофагеального рефлюкса".
ГЭР – ассоциированные респираторные нарушения традиционно подразделяют на 2 группы: "верхние" (апноэ, стридор, ларингит) и "нижние" (синдром бронхиальной обструкции, бронхиальная астма). Симптоматику, присущую этим состояниям, в англоязычной литературе характеризует специальный термин – RARS (reflux–associated respiratory syndrome).
Связь между пищеводом и бронхиальным деревом объясняется общностью их происхождения от первичной пищеварительной трубки и единой иннервацией веточками блуждающего нерва [9].
ГЭР может вызывать респираторные заболевания двумя путями:
1) прямым, с развитием механической окклюзии просвета трахеобронхиального дерева аспирационным материалом и
2) непрямым (невральным) с развитием дискринии, отека и бронхоспазма [3,5].
Прямой путь развития респираторных нарушений у детей, страдающих ГЭРБ, обусловлен, в первую очередь, макроаспирацией желудочного содержимого с развитием механической бронхообструкции и (реже) пневмонии. Макроаспирация кислого материала (pH<2,5) может вызывать рефлекторное закрытие просвета дыхательных путей, снижение сурфактанта, повреждение эпителия, в тяжелых случаях – отек легких и кровотечения.
У детей столь драматическое развитие событий бывает редко. Обычно педиатр сталкивается с клиническими проявлениями ларингита или бронхиальной обструкции различной степени выраженности, которые нередко могут приобретать рецидивирующее течение. Ведущим механизмом при этом чаще является микроаспирация, провоцирующая развитие ларинго– или бронхоспазма рефлекторным путем с формированием такой патологии, как хронический бронхит, повторные пневмонии, легочный фиброз, апноэ.
Защита против бронхолегочной аспирации включает в себя координацию глотательного рефлекса и закрытие голосовой щели во время глотания. Исходя из этого можно предполагать, что особое значение в ряде случаев приобретает состояние надгортанника как такового. Последнее обстоятельство редко становится предметом раздумий ЛОР–врачей и эндоскопистов, несмотря на то, что визуально возможно определить особенности анатомического строения надгортанника, а также особенности его функционирования у конкретного пациента. Кроме этого, развитию микроаспирации при ГЭР способствует состояние верхнего пищеводного сфинктера и перистальтика пищевода.
Непрямой (невральный) путь развития ГЭР–зависимых респираторных проявлений реализуется по афферентным волокнам вагуса с развитием системы бронхосуживающих рефлексов и, как следствие, бронхоспазма. Существует точка зрения, согласно которой необходимым атрибутом для развития бронхоспазма у больных БА является эзофагит, раздражающий афферентные вагусные рецепторы.
Схематично описанный механизм выглядит так: ГЭР – эзофагит – раздражение афферентных рецепторов вагуса – повышение реактивности трахео–бронхиального дерева – увеличение лабильности мускулатуры бронхов – бронхоспазм [5,7].
Ряд авторов высказывают предположение о наличии специфических рецепторов повреждения СО пищевода, так называемых ноцицепторов. Предполагается, что последние реагируют только при измененной слизистой пищевода, а при отсутствии повреждений они не функционируют. Эта гипотеза, возможно, объясняет, почему физиологический ГЭР не приводит к кашлю и приступам удушья [3,7].
В литературе имеется информация о влиянии некоторых нейропептидов на изменение бронхиальной проводимости, особенно в случае повреждения СО пищевода. Влияя на тонус гладкомышечных волокон бронхов и кровеносных сосудов, стимулируя выход гистамина, лейкотриенов и других медиаторов, они изменяют реактивность трахео–бронхиального дерева [9].
Рассматривая исследуемую проблему "от обратного", необходимо отметить провоцирующее влияние респираторной патологии на развитие ГЭР. Любые респираторные расстройства и симптомы могут провоцировать ГЭР в том случае, если они изменяют какие–либо аспекты "антирефлюксного барьера".
Основные механизмы, с помощью которых реализуется это патологическое влияние, могут быть представлены следующим образом: 1) увеличение градиента давления – повышение отрицательного внутригрудного и положительного внутрибрюшного давления, 2) снижение давления в области НПС, 3) повышение кислотной продукции, 4) нарушение эвакуации пищи из желудка и др. [1,6].
В качестве иллюстрации вышесказанного можно привести некоторые известные примеры: внутрибрюшное давление увеличивается, в частности, при форсированном выдохе во время кашля или чихания при БА, муковисцидозе (МВ), бронхо–пульмональной дисплазии, респираторных инфекциях. При этом увеличивается и частота ГЭР, особенно у детей с недостаточностью кардии или скользящей грыжей пищеводного отверстия диафрагмы. Отрицательное внутригрудное давление повышается, например, при стридоре или икоте.
Кроме того, следует помнить и о возможных побочных эффектах теофиллинов и глюкокортикостероидов (ГКС), широко используемых в лечении БА. Эти препараты снижают тонус НПС, провоцируя тем самым прорыв антирефлюксного барьера. Имеются данные о том, что пероральный прием теофиллинов и b2–адреномиметиков уменьшает тонус НПС и стимулирует секрецию соляной кислоты, в то время как ингаляции системных ГКС и теофиллинов не изменяют тонус НПС. Известно также, что при применении ингаляционных ГКС без использования спейсера 80% ингалируемой дозы попадает в желудок, что неблагоприятно сказывается как на тонусе НПС, так и на моторике желудка [1,9].
Одним из наиболее важных респираторных осложнений ГЭР является БА. По данным разных авторов, патологический ГЭР выявляется у 20–80% детей, страдающих БА (по нашим данным – 65%). Число рефлюксов часто коррелирует с выраженностью респираторных симптомов, а отдельные эпизоды ГЭР прямо совпадают по времени с приступами удушья.
В литературе имеются указания на то, что на фоне адекватной терапии ГЭР частота симптомов бронхоспазма снижается. Наиболее характерным признаком ГЭР–зависимой бронхообструкции является ночной кашель вследствие продолжительной ацидификации пищевода в горизонтальном положении, снижения саливации и клиренса пищевода, а также развития эзофагита.
ГЭР–зависимая бронхиальная обструкция может быть заподозрена у детей, имеющих:
1) приступы кашля и/или удушья преимущественно в ночное время; после обильной еды;
2) доказанное сочетание респираторных и "верхних" диспептических признаков (отрыжка, изжога, регургитация и т.д.);
3) положительный эффект от антирефлюксной терапии ex juvantibus;
4) признаки торпидности к адекватной базисной терапии;
5) неатопические варианты БА [1,3,6,8,9].
Система доказательств в подобных случаях выстраивается на основе достоверной диагностики ГЭР с помощью всех доступных методов (как чисто гастроэнтерологических, так и пульмонологических и аллергологических).
Оптимальным, на наш взгляд, является применение следующих специализированных методик обследования детей:
1) ФГДС с прицельной биопсией, гистологическое исследование биоптатов, хелпил–тест (разновидность уреазного теста для определения инфицированности Helicobacter pylori), контрастная рентгеноскопия пищевода и желудка, суточный рН–мониторинг, кислотный тест (тест Бернстайна в любой модификации).
2) Спирометрия; бронхопровокационные пробы с физической нагрузкой, физиологическим раствором, гистамином, метахолином; импульсная осциллометрия; рентгенография легких (по показаниям); аллергообследование (общее и специфические: IgE, РИСТ и РАСТ).
В настоящее время существуют многочисленные эндоскопические классификации ГЭР у взрослых (классификация Savary–Miller, Лос–Анджелесская и др.). В то же время все они недостаточно адаптированы для детского возраста. В приводимом ниже модифицированном варианте классификации G. Tytgat (1990, 1996) учитывается выраженность как морфологических, так и моторных нарушений при ГЭР.
Система эндоскопических признаков ГЭР у детей (по G. Tytgat в модификации В.Ф. Приворотского и соавт., 2002 г.)
Морфологические изменения
0 степень. Признаки повреждения слизистой пищевода отсутствуют.
I степень. Умеренно выраженная очаговая эритема и (или) рыхлость слизистой абдоминального отдела пищевода.
II степень. То же + тотальная гиперемия абдоминального отдела пищевода с очаговым фибринозным налетом и возможным появлением одиночных поверхностных эрозий, чаще линейной формы, располагающихся на верхушках складок слизистой.
III степень. То же + распространение воспаления на грудной отдел пищевода. Множественные (иногда сливающиеся) эрозии, расположенные циркулярно. Возможна повышенная контактная ранимость слизистой.
IV степень. Язва пищевода, синдром Барретта, стеноз пищевода.
Моторные нарушения
А. Умеренно выраженные моторные нарушения в области НПС (подъем Z–линии до 1 см), кратковременное провоцированное субтотальное (по одной из стенок) пролабирование на высоту 1–2 см, снижение тонуса НПС.
Б. Отчетливые эндоскопические признаки НКЖ, тотальное или субтотальное провоцированное пролабирование на высоту более 3 см с возможной частичной фиксацией в пищеводе.
В. То же + выраженное спонтанное или провоцированное пролабирование выше ножек диафрагмы с возможной частичной фиксацией.
Гистологическое исследование биоптатов СО пищевода и (или) желудка, а также рентгенологические исследования верхних отделов ЖКТ проводятся по стандартным методикам и описаны в соответствующих руководствах.
"Золотым стандартом" определения патологического ГЭР является проведение суточного рН–мониторирования, позволяющего не только зафиксировать факт рефлюкса, но и определить его характер (физиологический или патологический). Исследование проводится на аппаратах "Гастроскан – 24" (Россия) или "Sinectics–medical AB" (Швеция). На сегодняшний день не существует единых стандартов, позволяющих определенно констатировать связь ГЭР и бронхиальной обструкции. Для документации данного факта необходима аппаратура, позволяющая одновременно оценивать дыхательную функцию и регистрировать ГЭР. Поэтому в настоящее время разрабатываются различные индексы, позволяющие судить о наличии такой связи [9].
Принципом кислотно–перфузионного теста (тест Бернстайна) является оценка субъективных ощущений ребенка при искусственном закислении нижней трети пищевода 0,1% раствором соляной кислоты (или чистым лимонным соком, рН которого заведомо известен). Тест оценивается как положительный в случаях, когда у ребенка возникает боль за грудиной или изжога в первые 3 минуты исследования.
Базовым методом исследования функционального состояния легких является спирометрия (исследование функции внешнего дыхания). Исследование проводится с помощью компьютерного спирографа, в котором с помощью расходомеров измеряется поток воздуха, а объем рассчитывается путем интегрированного потока.
Бронхопровокационные пробы позволяют определить реактивность трахеобронхиального дерева. Пробы с метахолином и гистамином проводятся только в период ремиссии. Данные раздражители непосредственно воздействуют на бронхи, имеющие гладкомышечные волокна. Это приводит к сокращению последних, стимуляции холинергической активности и увеличению сосудистой проницаемости. В низких концентрациях эти препараты не оказывают побочного действия и не вызывают длительных бронхообструктивных реакций.
Импульсная осциллометрия позволяет определить компоненты общего дыхательного сопротивления (фрикционное и реактивное сопротивление в определенном диапазоне частот).
В приведенном выше диагностическом алгоритме нет упоминания о сцинтиграфии пищевода (для подтверждения факта рефлюкса) и легких (для констатации аспирации желудочного содержимого в легкие) с использованием пищи, меченной изотопом технеция. Имеющиеся в литературе немногочисленные данные указывают на низкую чувствительность этого метода [3,6,8,9].
Одним из ключевых вопросов "взаимоотношений" ГЭР и БА является следующий: играет ли ГЭР роль единственного пускового момента механизма бронхообструкции или он выступает, как составная часть некоего комбинированного механизма?
В последнем случае может иметь место тройная составляющая запуска бронхообструкции: атопия, инфекционная зависимость и ГЭР. Какое место на этом своеобразном "пьедестале почета" занимает каждый из факторов – вот вопрос, ответ на который существенно облегчил бы составление адекватных лечебных программ и позволил избежать формирования торпидных к базисному лечению форм БА.
К сожалению, точного ответа на этот вопрос пока нет, и нам приходится смириться с тем, что в реальной жизни мы имеем только две ситуации, позволяющие связать ГЭР с синдромом бронхиальной обструкции или БА:
1) "чистый" ГЭР–зависимый вариант;
2) вариант, при котором ГЭР играет определенную негативную роль в генезе БА наряду с другими факторами.
МВ, в отличие от БА, не является моделью "классического" ГЭР–зависимого заболевания, и взаимосвязь ГЭР и МВ менее отчетливая. Однако возникающие при МВ нарушения, такие как повышение внутрибрюшного давления во время кашля, замедление опорожнения желудка, нарушение его моторной функции, повышение продукции соляной кислоты, являются "благодатной почвой" для возникновения ГЭР и развития ГЭРБ.
Лечение ГЭРБ
Лечение гастроэзофагеальной рефлюксной болезни направлено на улучшение моторики верхних отделов ЖКТ, подавление кислотности желудочного сока, а также на элиминацию факторов, приводящих к повышению внутрибрюшного давления или к снижению тонуса нижнего пищеводного сфинктера.
Большое внимание отводится образу жизни и питанию пациентов. Из рациона больных, страдающих ГЭРБ, исключаются продукты, раздражающие слизистую оболочку (острые соусы, приправы, лук, чеснок, перец, кетчуп, кислые фруктовые соки), снижающие тонус нижнего пищеводного сфинктера и/или замедляющие опорожнение желудка (алкоголь, кофе, шоколад, торты, пирожные, жирные блюда, сало, маргарин), а также продукты, повышающие газообразование, приводящее к повышению внутрибрюшного давления. Необходимо разъяснять, что переедание, а также прием пищи в спешке, перед сном или ночью приведет к усилению симптомов. Положительное влияние оказывает дробное питание. Пища должна быть тщательно пережевана, температура блюд не должна быть очень высокой или очень низкой, а составлять около 37–38°С. Последний прием пищи должен быть не менее чем за 2 часа до сна. Головной конец кровати приподнимают на 15 см с помощью подставок. Это способствует улучшению клиренса пищевода, за счет действия силы тяжести на пищевод и желудок. Важно отметить, что приподнимание только лишь головы (например, с помощью высокой подушки) не разрешается, так как при этом повышается внутрибрюшное давление, что усугубляет рефлюксы. Исключаются физические упражнения после еды, тугие ремни, тесная одежда – все это приводит к повышению внутрибрюшного давления и способствует забросам содержимого желудка в пищевод.
Основными группами препаратов, применяемыми при лечении ГЭРБ, являются прокинетики, препараты, подавляющие кислотность и антациды.
Из прокинетиков используют блокаторы дофаминовых рецепторов – метоклопрамид, домперидон и цизаприд. В настоящее время от применения цизаприда отказались из–за риска возникновения сердечной аритмии. Метоклопрамид проникает через гематоэнцефалический барьер и блокирует дофаминергические рецепторы таламуса, гипоталамуса и ствола мозга. Противорвотное действие связано с торможением рвотного центра, а также с усилением пропульсивной перистальтики желудка, связанной с блокированием периферических дофаминовых рецепторов. Применение метоклопрамида у детей нежелательно, поскольку возможно развитие таких побочных эффектов, как экстрапирамидные расстройства, чувство сонливости, усталости, беспокойства, связанных с проникновением метоклопрамида через гематоэнцефалический барьер. Возможно развитие гиперпролактинемии. Другим препаратом, блокирующим дофаминовые рецепторы, является домперидон. Он лишен побочных эффектов метоклопрамида и является на сегодняшний день препаратом выбора при лечении детей с ГЭРБ. Домперидон блокирует лишь периферические дофаминовые рецепторы желудка и двенадцатиперстной кишки, что приводит к усилению тонуса и перистальтики верхних отделов желудочно–кишечного тракта. Улучшается антро–дуоденальная координация, усиливается сократительная способность желудка и тем самым ускоряется опорожнение желудка. Помимо таблетированных форм, препарат существует в форме сиропа, что облегчает его использование в педиатрической практике. Домперидон назначается в дозе 2,5 мг на 10 кг 3 раза в день в течение 1–2 месяцев. Побочные эффекты встречаются редко (0,5–1,8% больных). К ним относятся головная боль, общая утомляемость. Экстрапирамидные расстройства и гиперпролактинемия встречаются крайне редко.
Для снижения кислотности желудочного сока применяют ингибиторы протоновой помпы (ИПП) или Н2–блокаторы. Однако результаты многочисленных исследований показали, что применение блокаторов протонного насоса при лечении гастроэзофагеальной рефлюксной болезни оказывается значительно эффективнее. Ингибирование протонного (кислотного) насоса достигается за счет угнетения Н+, К+–АТФ–азы париетальных клеток. Антисекреторный эффект в данном случае реализуется не посредством блокирования каких–либо рецепторов (Н2–гистаминовых, М–холинергических), участвующих в регуляции желудочной секреции, а путем прямого воздействия на синтез соляной кислоты. Ингибиторы протоновой помпы являются замещенными производными бензимидазола. Являясь по химической природе слабыми основаниями, они накапливаются в канальцах париетальных клеток, где значения рН наиболее низкие (1,0–0,8). В канальцах париетальных клеток происходит превращение производных бензимидазола в тетрациклический сульфенамид. Сульфенамид ковалентно с помощью дисульфидных связей связывается с цистеиновыми группами протоновой помпы, что приводит к ингибированию фермента и угнетению секреции кислоты. Образующийся сульфенамид плохо проходит через мембраны, поскольку является катионом. Это обеспечивает селективное накопление активной формы ингибитора протонного насоса в секреторных канальцах париетальных клеток. Воздействуя на этот этап, ингибиторы протоновой помпы вызывают максимальное торможение кислотообразования. У детей применяют омепразол, рабепразол в дозе от 10 до 20 мг однократно перед ужином. Доза подбирается и корригируется индивидуально под контролем рН–метрии.
Нами проведен контроль эффективности применения ингибитора протонной помпы рабепразола. Обследовалось 30 детей в возрасте 7–15 лет с гастроэзофагеальной рефлюксной болезнью. 17 детей получали рабепразол в дозе 20 мг 1 раз в день, 13 детей получали рабепразол в дозе 10 мг 1 раз в день. Контроль осуществлялся исследованием внутрижелудочной кислотности на аппаратах "Гастроскан 5–М" и "Гастроскан–24" (НПО "Исток–Система", Россия). рН–метрия проводилась на 7–14 день приема препарата и через 1–3 месяца.
Данные о клинической эффективности препаратов представлены в таблице.
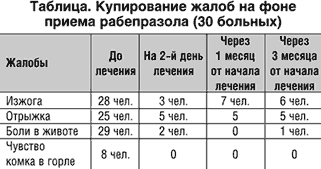
Выраженная положительная динамика на первый день терапии на фоне приема рабепразолом обусловлена особенностью его метаболизма.
При проведении суточной рН–метрии оценивались следующие показатели: с 9 часов утра до 21 часа оценивалась базальная кислотность, буферное действие пищи, наличие ГЭР. В 21 час больному давался препарат и определялись латентный период и период действия. Критерием резистентности больного к ИПП является отсутствие повышения рН в теле желудка выше 4 ед. Получены следующие данные.
Плато на уровне 4 и выше в теле желудка при первом однократном приеме было получено у 4 больных, у остальных было периодическое повышение рН в теле желудка, но стабильного плата получено не было. Латентный период составил в среднем 5 часов. Длительность действия препарата не превышала 5 часов.
Краткосрочная рН–метрия проводилась через 7–14 дней от начала приема препарата и через 2–6 месяцев после окончания приема. При этом оценивалась эффективность препарата.
У детей, получавших ИПП в течение 7–14 дней, рН в теле 4 и более было отмечено у 8 чел. У 15 – рН в теле выше 4 поднимался прерывисто. У 10 – рН в теле сохранялся на протяжении суток на уровне до 1,5, у остальных отмечалась нормацидность.
Контроль через 2–6 месяцев выявил отсутствие стойкого эффекта у 16 больных. У 2 сохранялась рН в теле на уровне 4–6 в течение 2 месяцев. У 18 детей отмечалась нормацидность (рН в теле 1,5–2). Однако жалобы предъявляли только 7 человек.
Таким образом, несмотря на доказанную эффективность ИПП – на купирование клинических симптомов в течение 1–3 дней от начала приема препарата существует индивидуальная чувствительность организма больного к ИПП. Оценить ее можно только при проведении рН–метрии. Проведение суточной рН–метрии позволяет подобрать дозу и препарат в каждом конкретном случае.
В качестве обволакивающего средства применяются антациды на гелевой основе. Покрывая желудочное содержимое, антацид препятствует травматизации слизистой оболочки при рефлюксах в пищевод, образуя на его поверхности защитную пленку. Антациды при гастроэзофагальной рефлюксной болезни применяют сразу после еды 3–4 раза в день.
Под нашим наблюдением находилось 180 детей с хроническими неспецифическими заболеваниями легких (ХНЗЛ). Первую группу составили 120 детей с БА (д–74, м–46); вторую – 36 детей с МВ (д–12, м–24); третью – 24 ребенка с рецидивирующим бронхитом (д–16, м–8). Возраст обследованных – от 6 до 18 лет. У подавляющего большинства детей всех групп (85%) были выявлены клинико–эндоскопические признаки ХГД.
Среди больных с БА у 24 детей (20%) диагностировано тяжелое течение заболевания (во всех случаях БА атопическая, инфекционно–зависимая), у 80 детей (66%) – среднетяжелое течение (у 68 – смешанный вариант, у 12 – атопический вариант), у 16 детей (14%) – легкое течение (у 13 – смешанный, у 3 – атопический вариант).
Тяжелое течение МВ отмечено у 11 (30%) детей (у всех – смешанная форма), среднетяжелое течение у 14 (40%) человек (у 9 – смешанная форма, у 5 – легочная форма), легкое течение – у 11 (30%) детей (у 5 – смешанная форма, у 3 – легочная форма, у 3 – кишечная форма).
Выделение вариантов течения рецидивирующего бронхита в современной пульмонологии не принято. Все дети с рецидивирующим бронхитом обследовались на высоте обострения.
Среди больных с БА жалобы, присущие ГЭР, отмечены у 58 детей (49%). Внутригрупповой анализ позволил выявить такие жалобы у 19 детей (78%) с тяжелым течением заболевания, у 34 детей (43%) с БА средней степени тяжести, у 5 детей (31%) с легким течением.
У больных с МВ аналогичные жалобы в разном сочетании встречаются у 31 ребенка (86%), в том числе у всех детей с тяжелой формой заболевания, у 12 детей (86%) со среднетяжелым течением МВ и у 8 детей (73%) с легким.
У 12 детей с рецидивирующим бронхитом (50%) отмечались жалобы, характерные для ГЭР.
По результатам инструментального обследования почти у 2/3 (65%) обследованных детей с БА (независимо от степени тяжести) выявлен ГЭР (у подавляющего большинства из них выявлен эндоскопически позитивный и только у 4% – эндоскопически негативный вариант).
Среди больных с МВ ГЭР диагностирован у 31 ребенка (88%), причем у всех – эндоскопически позитивный вариант.
У 9 детей (41%) с рецидивирующим бронхитом обнаружен эндоскопически позитивный вариант ГЭР.
По результатам внутригруппового анализа ГЭР разной степени выраженности выявлен у 68% детей с тяжелым течением БА (из них у 20% – ГЭР 2–3 степени), у 30% детей со среднетяжелым течением (у 17% детей – ГЭР 2–3 степени), и у 50% детей с легким – (у 5% из них – ГЭР 2–3 ст.). По результатам ФГДС и рентгеноскопического исследования скользящая грыжа пищеводного отверстия диафрагмы выявлена у каждого шестого ребенка с тяжелым течением БА и у каждого десятого – с более легким течением заболевания.
У большинства больных с МВ (88%) выявлен эзофагит разной степени выраженности. При этом эндоскопически позитивный ГЭР обнаружен у всех больных с тяжелым течением МВ, у 54% больных с МВ средней степени тяжести и у 45% детей с легким течением заболевания.
Особый интерес, на наш взгляд, представляют следующие данные: у 90% детей с БА, имеющих скользящую грыжу пищеводного отверстия диафрагмы, по данным импульсной осциллометрии выявлены значимые изменения показателей реактанса, фрикционного сопротивления, что свидетельствует о неоднородной вентиляции различных участков легочной ткани. У всех больных этой группы по результатам бронхопровокационных проб определен III порог гиперреактивности.
Проведение корреляционного анализа по данным спирометрии у больных сравниваемых групп было затруднено в силу объективных причин: дети обследовались в разные периоды заболевания. Вместе с тем спирометрия, безусловно, относится к скрининговым методикам обследования детей с ХНЗЛ, и ее проведение необходимо для оценки степени тяжести заболевания и составления оптимальных лечебных программ.
По данным бронхопровокационных проб (с гистамином и метахолином) III порог гиперреактивности выявлен у всех детей с тяжелым течением БА, у 20 % детей со среднетяжелым течением заболевания и у 2 % детей с легкой формой (различия между тяжелой формой и двумя другими достоверны).
У больных с тяжелой формой МВ максимальный (третий) порог гиперреактивности диагностирован у 66% детей.
В группе детей с рецидивирующим бронхитом III порог гиперреактивности не был диагностирован.
На основании вышеизложенного можно сделать следующие выводы:
1) у 65% детей с БА, у 88% детей с МВ и 50% детей с рецидивирующим бронхитом выявлен ГЭР различной степени выраженности;
2) отмечена зависимость между степенью выраженности ГЭР и тяжестью ХНЗЛ (при тяжелых формах БА и МВ достоверно чаще (p<0,05), чем у больных с более легкими формами этих заболеваний и рецидивирующим бронхитом, выявлялся ГЭР высоких степеней);
3) у подавляющего большинства детей с ХНЗЛ, имеющих ГЭР, доказан эндоскопически позитивный вариант последнего;
4) наиболее неблагоприятным является сочетание БА или МВ (независимо от степени тяжести) со скользящей грыжей пищеводного отверстия диафрагмы и рефлюкс–эзофагитом; у этих детей достоверно чаще (p<0,05), чем у детей с рецидивирующим бронхитом, выявляются положительные пробы с гистамином и метахолином с высоким порогом гиперреактивности, а также определяются серьезные нарушения по данным импульсной осциллометрии;
5) не выявлено связи между инфицированностью НР и степенью поражения пищевода у детей с ХНЗЛ;
6) все случаи ГЭР–ассоциированной БА выявлены у детей с атопической и/или инфекционно–зависимой формой данного заболевания;
7) всем детям с МВ должно назначаться специальное инструментальное исследование для раннего выявления поражения пищевода.
Несмотря на значительные успехи последних лет, в теме респираторных проявлений ГЭРБ у детей остается немало "белых пятен". В частности, не до конца ясна роль щелочного ГЭР и других некислотных стимулов в генезе респираторных нарушений, раскрыты не все аспекты рефлекторного механизма рефлюкс–зависимой ларинго– и бронхообструкции. Предстоит ответить на вопрос, почему только у 18–20% детей с патологическим ГЭР развиваются в той или иной мере респираторные проявления, в то время как обратная ситуация встречается с 4–кратно превалирующей частотой. Ответы на эти вопросы, возможно, станут темой будущих публикаций.
Литература:
1. Бейтуганова И.М., Чучалин А.Г. Рефлюкс–индуцированная бронхиальная астма // Русский медицинский журнал – 1998. – т.6, №17. – С. 1102–1107.
2. Зернов Н.Г., Сашенкова Т.П., Остроухова И.П. Заболевания пищевода у детей. М.: Медицина, 1988.
3. Приворотский В.Ф., Луппова Н.Е. Кислотозависимые заболевания у детей. – С–Пб.: СПб–МАПО, 2002. – 89 с.
4. Хавкин А.И., Приворотский В.Ф. Гастроэзофагеальная рефлюксная болезнь // Кислотозависимые состояния у детей. – М., 1999. – с. 45–57.
5. Федосеев Г.В. Механизмы обструкции бронхов. – СПб: МИА, 1995. – 333 с.
6. Benjamin Stanley B, Kern Deschner. Exstraesophageal manifestations of gastroesophageal reflux. Am J Gastroenterol 1989; 84 (1): 1–5.
7. Ekstrom T, Tibbling L. Esophageal acid perfusion airway function and symptoms in asthmatic patients with marked bronchial hyperreactivity, Chest 1989; 96 (5): 963
8. Pediatric gastrointestinal motility disease (Ed. Wyllie R., Hyams J.S.). Philadelphia 2000: P164–187
9. K. Wasowska–Krolikowska, E. Toporowska–Kowalska, A.Krogulska. Astma and gastroesophageal reflux in children. Med Sci Monit, 2002; 8 (3): RА 64–71.
Оригинал статьи находится на сайте:
http://www.rmj.ru/rmj/t12/n3/129.htm
Об авторах и статье:
Заболевания респираторного тракта у детей, ассоциированные с гастроэзофагеальным рефлюксом.
В.Ф. Приворотский, Н.Е. Луппова, Т.А. Герасимова, А.В. Орлов, Ф.П. Романюк, Е.А. Антонова. Медицинская академия последипломного образования. Консультативно-диагностический центр для детей. Детская городская больница Святой Ольги, Санкт-Петербург. РМЖ, Том 12, № 3, 2004.